Diagnosi, fisiopatologia e terapie avanzate non chirurgiche
Che cosa è l’ischemia critica degli arti inferiori?
L’ischemia critica degli arti inferiori rappresenta lo stadio clinico più avanzato e grave dell’arteriopatia ostruttiva cronica periferica (AOCP) ed è conseguenza dell’evoluzione progressiva dell’aterosclerosi.
È caratterizzata da una compromissione severa e persistente della perfusione ematica ai tessuti dell’arto, tale da non garantire più un apporto adeguato di ossigeno e nutrienti indispensabili alla sopravvivenza cellulare.
Dall’aterosclerosi all’ischemia critica
L’aterosclerosi è una malattia cronica degenerativa sistemica che colpisce il sistema arterioso (cuore, cervello, reni, visceri e arti inferiori).
È caratterizzata dall’accumulo di materiale lipidico, prevalentemente colesterolo, all’interno della parete arteriosa, con progressivo restringimento del lume fino all’occlusione completa del vaso.
Quando questo processo interessa le arterie degli arti inferiori si configura l’arteriopatia ostruttiva cronica periferica, con riduzione progressiva del flusso ematico e instaurarsi di uno stato ischemico dei tessuti.
Claudicatio intermittens: il primo segnale clinico
La fase iniziale dell’AOCP è generalmente caratterizzata dalla claudicatio intermittens, ovvero la comparsa di un dolore crampiforme all’arto inferiore durante la deambulazione, tipicamente localizzato al polpaccio.
Il dolore:
- compare dopo un intervallo di marcia costante
- regredisce con il riposo
- si ripresenta sistematicamente allo stesso sforzo
Figura 2
Meccanismo fisiopatologico della claudicatio intermittens: aumento delle richieste metaboliche muscolari non soddisfatte da un flusso arterioso compromesso.
Ruolo dei circoli collaterali
L’organismo attiva meccanismi di compenso attraverso:
- circoli collaterali preesistenti, normalmente inattivi
- neoangiogenesi stimolata dall’ipossia
La qualità e l’estensione dei circoli collaterali condizionano la gravità clinica della malattia e la velocità di progressione verso l’ischemia critica.
Dalla claudicatio all’ischemia critica
L’ischemia critica degli arti inferiori insorge quando:
- la malattia aterosclerotica si estende ad altri segmenti arteriosi
- i circoli collaterali diventano insufficienti
- il flusso ematico scende al di sotto della soglia di sopravvivenza tissutale
Clinicamente si manifesta con:
- dolore ischemico a riposo, spesso notturno
- ipotermia dell’arto
- lesioni trofiche, ulcere ischemiche, necrosi
- gangrena
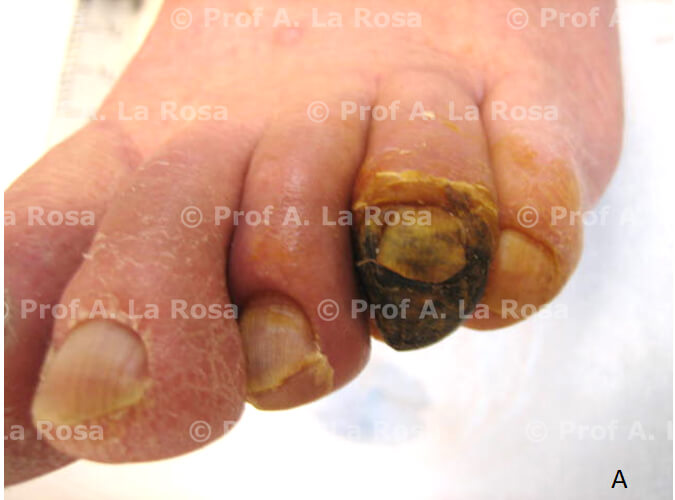
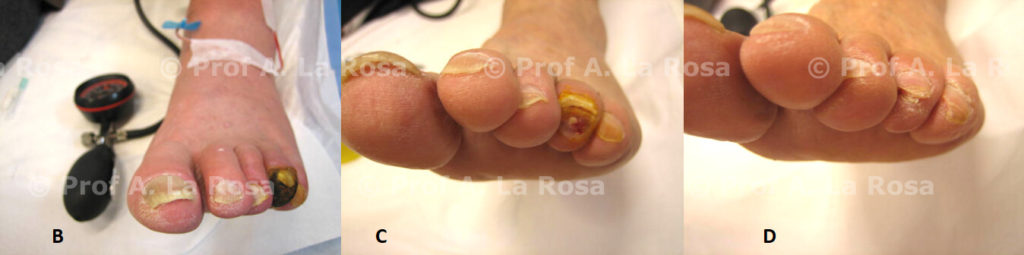
Figura 3
A) necrosi falange distale IV° dito piede sinistro B) durante trattamento vasoattivo locoregionale C) miglioramento D) guarigione completa
Classificazione di Leriche–Fontaine dell’arteriopatia degli arti inferiori
L’evoluzione clinica dell’arteriopatia ostruttiva cronica periferica degli arti inferiori (AOCP) viene classicamente suddivisa, secondo la classificazione di Leriche–Fontaine, in quattro stadi progressivi di gravità.
Questa classificazione consente al Paziente di comprendere a che punto del decorso di malattia si trova e di valutare la potenziale evoluzione verso l’ischemia critica.
I° stadio – Stadio asintomatico
Il Paziente presenta lesioni aterosclerotiche delle arterie degli arti inferiori senza alcuna manifestazione clinica.
Le stenosi o occlusioni presenti sono emodinamicamente compensate, spesso grazie allo sviluppo di circoli collaterali, che consentono un adeguato flusso ematico a valle.
In questo stadio la malattia può essere rilevata solo mediante esami strumentali (Eco-Color-Doppler).
II° stadio – Claudicatio intermittens
È lo stadio in cui compare il sintomo tipico dell’arteriopatia periferica: la claudicatio intermittens, ovvero dolore crampiforme all’arto inferiore durante la deambulazione, generalmente localizzato al polpaccio (Figura 2).
Questo stadio si suddivide in:
- IIA: dolore dopo un intervallo di marcia superiore a 200 metri
- IIB: dolore dopo un intervallo di marcia inferiore a 200 metri
Il dolore è dovuto all’insufficiente apporto di ossigeno ai muscoli durante lo sforzo e regredisce con il riposo.
Lo stadio IIB rappresenta una forma più avanzata e richiede un trattamento più incisivo per rallentare l’evoluzione della malattia.
III° stadio – Dolore ischemico a riposo
In questo stadio la riduzione del flusso ematico è tale da provocare dolore anche in condizioni di riposo, in particolare durante le ore notturne.
Il dolore inizia frequentemente alle dita del piede e può estendersi a tutto l’arto.
Il Paziente tende istintivamente a:
- mettere l’arto in posizione declive fuori dal letto
- ottenere un temporaneo sollievo dal dolore grazie all’azione della gravità
Tale comportamento, se protratto, favorisce la comparsa di edema e peggiora ulteriormente la perfusione del microcircolo.
Figura 4A–4B
Dolore ischemico a riposo e postura declive dell’arto.


IV° stadio – Lesioni trofiche
È lo stadio più grave e comprende la comparsa di:
- ulcere ischemiche
- necrosi
- gangrena
Il perdurare dell’ischemia determina la morte dei tessuti, con elevato rischio di infezione e amputazione dell’arto.
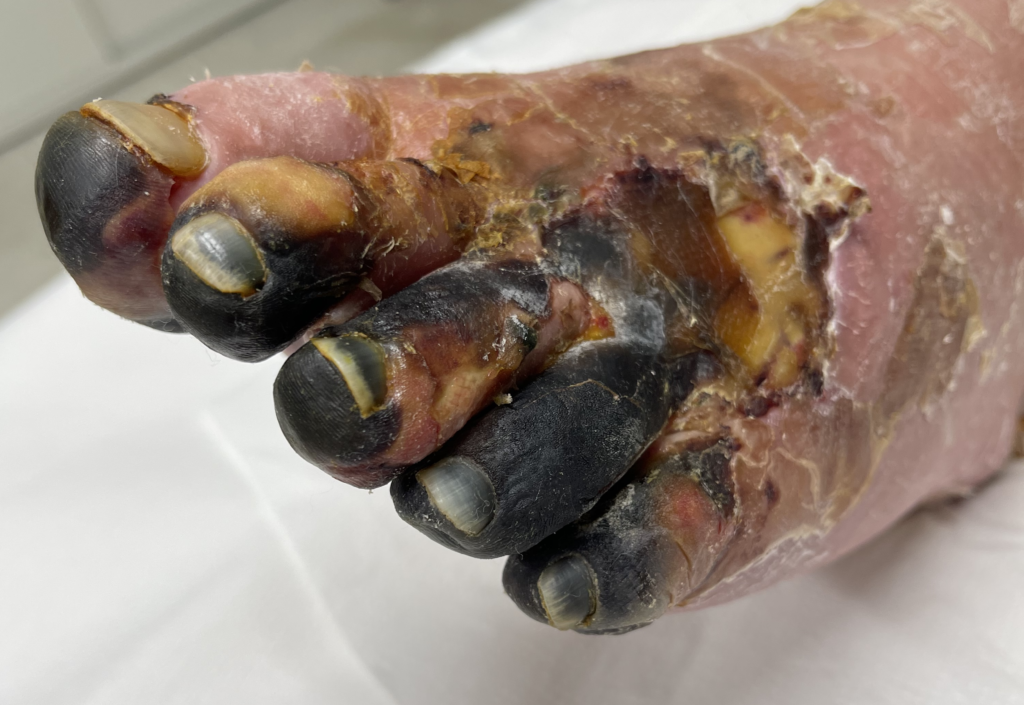
Figura 5 A Esiti di rivascolarizzazione eseguita altrove in Pz.te con necrosi delle dita ed ulcera ischemica dorso del piede sinistro con evoluzione in gangrena di tutto il piede. Gli stessi sanitari, visto l’insuccesso, proponevano amputazione di coscia rifiutata dal Pz.te
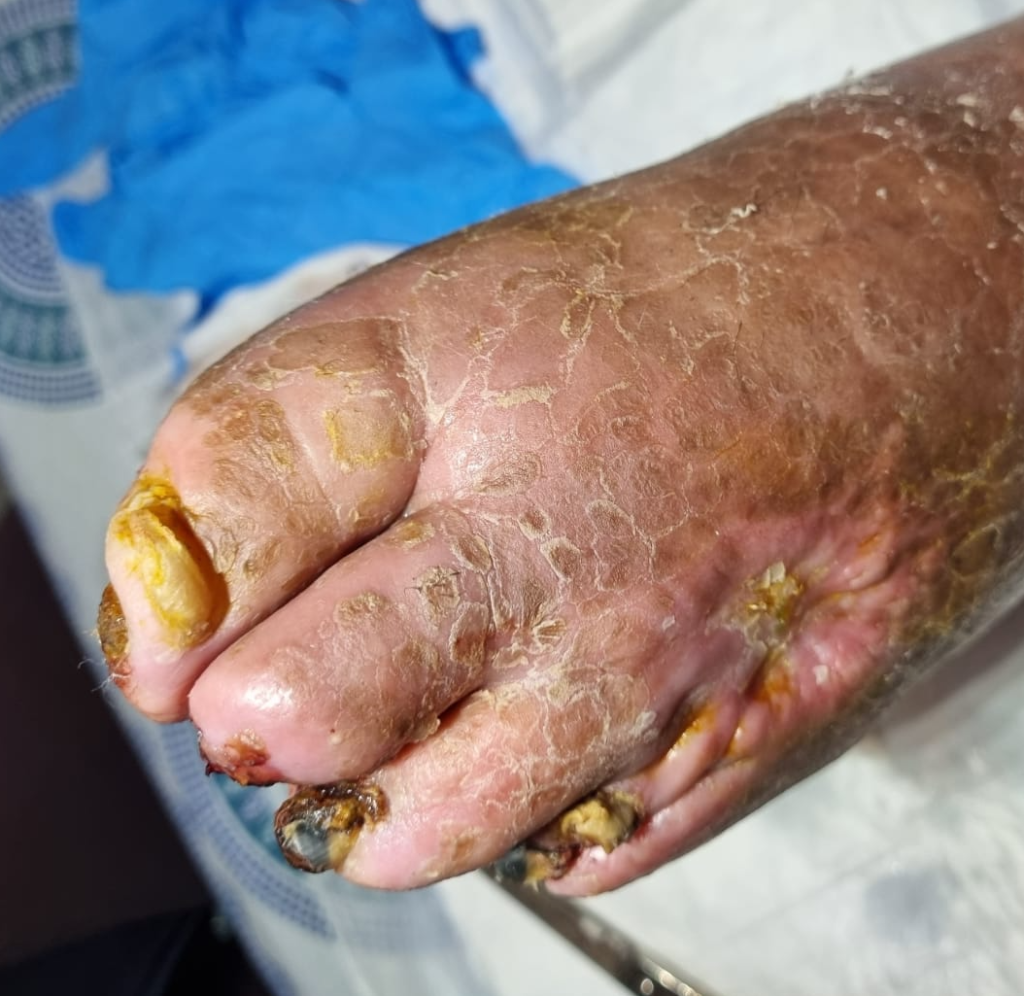
Figura 5 B Risultato a 11 mesi di trattamenti vasoattivi locoregionali
Definizione di ischemia critica degli arti inferiori
I Pazienti che si collocano negli stadi III e IV di Leriche–Fontaine rientrano nel quadro clinico di ischemia critica degli arti inferiori, definita dall’associazione di sintomi clinici e parametri strumentali.
L’ischemia critica è caratterizzata da:
- dolore ischemico a riposo, con o senza lesioni trofiche
- indice ABI ≤ 0,4
- pressione sistolica alla caviglia ≤ 50 mmHg
- pressione sistolica alle dita ≤ 30 mmHg
Che cos’è l’ABI
L’ABI (Ankle Brachial Index) è il rapporto tra la pressione arteriosa misurata alla caviglia e quella misurata al braccio, rilevato mediante esame Doppler.
Valori bassi di ABI indicano una grave riduzione della perfusione arteriosa dell’arto inferiore.
Ischemia critica e rischio di amputazione
In assenza di un trattamento efficace, l’ischemia critica presenta una prognosi severa, con un elevato rischio di amputazioni maggiori o minori e un significativo impatto sulla qualità e sull’aspettativa di vita del paziente.
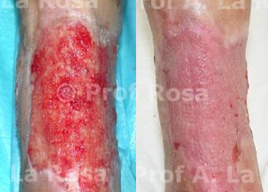
Figura 6 A) Pz.te sottoposto altrove ad amputazione dell’avampiede per gangrena con deiscenza infetta della ferita chirurgica. B) Dopo 3 mesi di terapia antibiotica locale e trattamenti vasoattivi locoregionali C) Dopo 8 mesi di cura
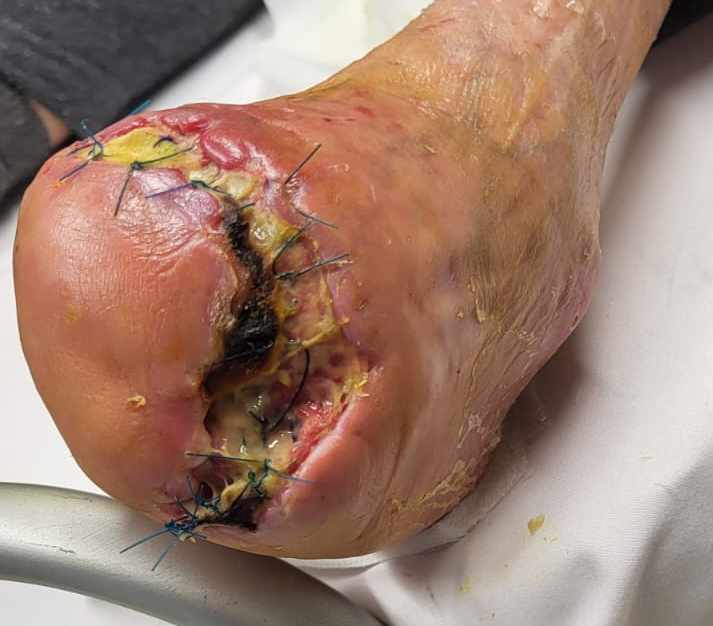
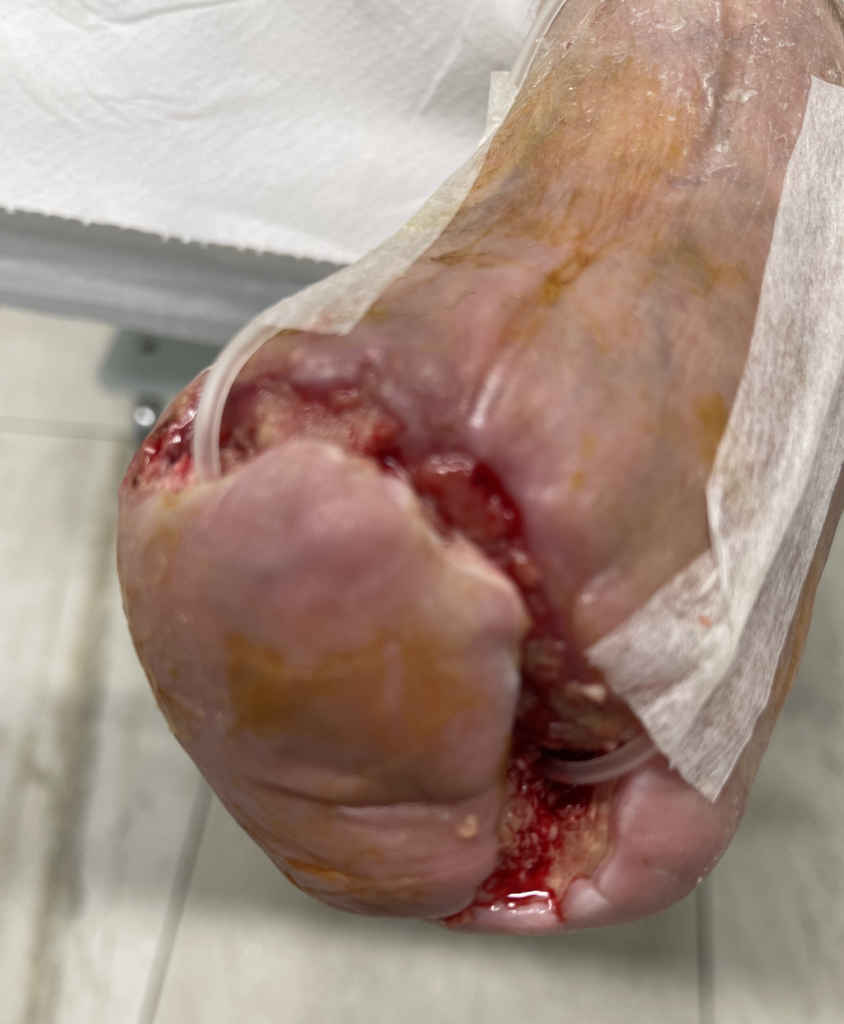
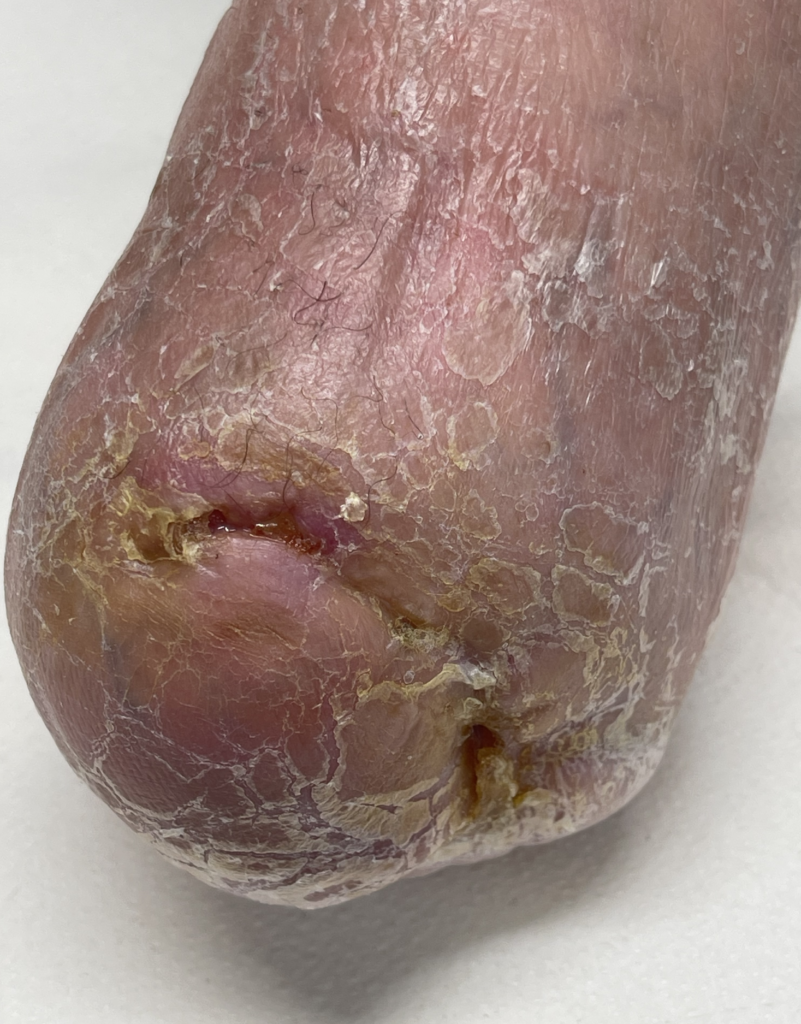
Figura 6
Ischemia critica dell’arto traumatizzato
Un capitolo specifico è rappresentato dall’ischemia dell’arto traumatizzato, tipica dei traumi da schiacciamento, strappamento o lesioni complesse del piede e della mano.
In questi casi:
- le strutture ossee possono essere recuperabili
- il microcircolo subisce danni irreversibili
- la rivascolarizzazione chirurgica non è tecnicamente praticabile
Il trattamento vasoattivo locoregionale diventa l’unica opzione possibile.
Figura 7A-7B) Trauma ischemico da schiacciamento del piede SX con compromissione del microcircolo e rischio di necrosi estesa. Figura 7C-7E) Evoluzione riparativa con trattamenti vasoattivi locoregionali 7F) guarigione dopo 7 mesi di cura con perdita solo delle falangi distali del IV° e V° dito.
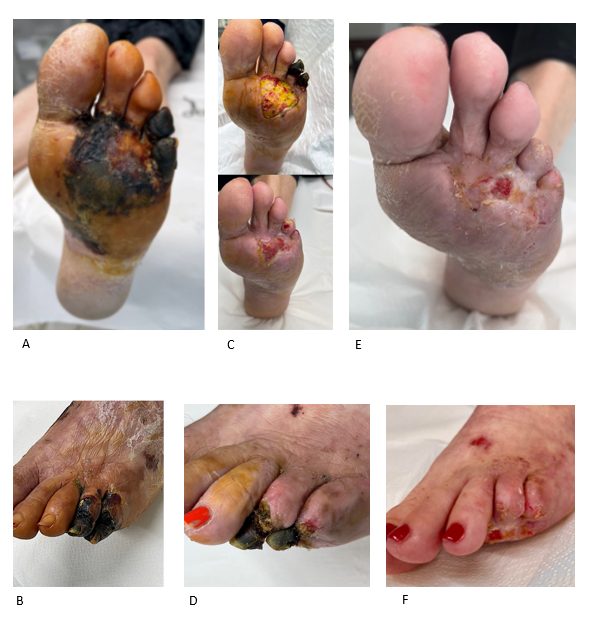
Figura 7
Diagnosi dell’ischemia critica
La diagnosi si basa su:
- Eco-Color-Doppler arterioso
- Doppler continuo
- Angiografia, principalmente in supporto a procedure di rivascolarizzazione
Limiti della rivascolarizzazione chirurgica
PTA (angioplastica percutanea), stent e by-pass rappresentano opzioni terapeutiche standard, ma nei pazienti con ischemia critica avanzata presentano:
- elevato rischio di insuccesso
- alta percentuale di restenosi
- impossibilità tecnica in molti casi
Trattamento vasoattivo locoregionale e salvataggio d’arto
Nei pazienti non candidabili alla chirurgia o con fallimento delle rivascolarizzazioni, trova indicazione il trattamento vasoattivo locoregionale dell’ischemia critica, metodica non chirurgica sviluppata e applicata dal Prof. Antonio La Rosa da oltre 25 anni.
Il razionale si basa su:
- somministrazione diretta dei farmaci nelle sedi ischemiche
- incremento selettivo del flusso periferico
- riduzione della vasocostrizione simpatica
- stimolazione dell’angiogenesi terapeutica
Nella personale esperienza clinica:
- drastica riduzione del rischio di amputazione
- cessazione del dolore ischemico a riposo in oltre il 95% dei casi
- recupero della sensibilità e motilità
- aumento della temperatura cutanea
- significativo allungamento dell’intervallo libero di marcia
Caso clinico esemplificativo
Figura 8A–8F
Paziente di 55 anni con ischemia critica su base aterosclerotica dell’arto inferiore destro, non candidabile a rivascolarizzazione chirurgica.
Evoluzione clinica dopo trattamento vasoattivo locoregionale e angiogenesi terapeutica con completa rigenerazione tessutale.
Conclusioni
L’ischemia critica degli arti inferiori, sia su base aterosclerotica sia traumatica, rappresenta una condizione clinica complessa ad elevato rischio di amputazione.
Il trattamento vasoattivo locoregionale, integrato con strategie di angiogenesi terapeutica, costituisce una valida e spesso unica alternativa non chirurgica per il salvataggio dell’arto nei pazienti non rivascolarizzabili.
Bibliografia
1-Treatment of complex regional pain sindrome type I of the hand with a series of intravenous regional sympathetic blocks with guanethidine and lidocaine. Paraskevas KI; Michaloglou AA; Briana DD; Samara M. Clin Rheumatol. 2006; 25(5):687-93
2- Peripheral vascular pain. Sumikawa K; Sakai T; Ono T – Nippon Rinsho, 2001; 59(9):1733-7
3- INTRAVENOUS REGIONAL SYMPATHETIC BLOCK WITH GUANETHIDINE. Hannington-Kiff J – Lancet 1:1019, 1974