Introduzione: quando la rivascolarizzazione non è più possibile
In una quota non trascurabile di pazienti affetti da arteriopatia ostruttiva aterosclerotica degli arti inferiori, il quadro lesionale risulta talmente avanzato e clinicamente inquadrabile come ischemia critica degli arti inferiori da rendere poco praticabili o inefficaci le procedure di rivascolarizzazione, sia chirurgiche convenzionali (by-pass), sia endovascolari (angioplastica percutanea – PTA, stent).
In questi casi, anche quando tecnicamente eseguibili, i risultati risultano spesso deludenti nel breve e medio termine, con un elevato rischio di amputazione dell’arto.
Diviene pertanto cruciale individuare:
- i pazienti affetti da arteriopatia obliterante periferica ad alto rischio di insuccesso chirurgico,
- i limiti delle terapie farmacologiche sistemiche,
- e definire strategie terapeutiche alternative in grado di ridurre il rischio amputazione e preservare l’arto.
In questo contesto viene descritta una tecnica di terapia vasoattiva locoregionale, efficace nel trattamento dell’ischemia critica degli arti inferiori in pazienti:
- non operabili,
- già sottoposti a rivascolarizzazioni fallite,
- o con indicazione ad amputazione maggiore.
Pazienti ad alto rischio di insuccesso chirurgico
Gravità dello stato ischemico: cause anatomiche e funzionali
La severità dell’ischemia critica è determinata dalla riduzione marcata dell’apporto ematico all’arto (Fig. 1 e Fig. 2), conseguente a:
- lesioni aterosclerotiche multiple ed estese, spesso di diversi centimetri,
- obliterazione dei tronchi arteriosi infrapoplitei e del piede in particolare:
- arterie poplitea e tibiali,
- circolo plantare.
Quando tali distretti risultano gravemente compromessi, la probabilità di un successo chirurgico duraturo si riduce drasticamente per cui il trattamento dell’ischemia critica non operabile diviene l’unica alternativa all’amputazione dell’arto.
I Pazienti in tali condizioni alla claudicatio intermittens è subentrato dolore ischemico a riposo con alto rischio di gangrena del piede ischemico.

Fig. 1A – Schematizzazione della circolazione arteriosa normale di un arto inferiore
Fig. 1B – Angiografia normale
Fig. 2A – Circolazione patologica formata da circolazione collaterale con ostruzioni in serie dell’arteria femorale superficiale, poplitea e tibiali
Fig. 2B – Angiografia di paziente con ischemia critica
Il ruolo dei circoli collaterali
Nonostante le ostruzioni arteriose, una minima perfusione dell’arto è spesso garantita dall’attivazione del circolo collaterale arterioso, che funge da by-pass naturale.
La funzionalità del circolo collaterale rappresenta il principale determinante dello stato clinico:
- maggiore è l’efficienza del circolo collaterale,
- maggiore è l’apporto di ossigeno,
- minore è la gravità della sintomatologia ischemica.
I pazienti con ischemia critica – spesso diabetici – presentano:
- claudicatio intermittens severa,
- dolore ischemico notturno,
- ipotermia dell’arto,
- distrofie cutanee,
- ulcere plantari (piede diabetico),
- fino a lesioni necrotico-gangrenose (IV stadio di Fontaine).
Terapia farmacologica convenzionale: meccanismi e limiti
Meccanismi d’azione
La terapia farmacologica sistemica convenzionale agisce attraverso tre meccanismi principali:
- riduzione dell’aggregazione piastrinica,
- riduzione della coagulabilità ematica,
- vasodilatazione periferica.
Antiaggreganti e anticoagulanti riducono il rischio trombotico ma non migliorano la perfusione distale.
Solo la vasodilatazione del microcircolo è in grado di aumentare l’irrorazione dell’arto ischemico.
Limiti della terapia farmacologica convenzionale
Nei pazienti con ischemia critica:
- la distribuzione sistemica dei farmaci è sfavorevole alle zone a basso flusso (gamba e piede) rendendo la terapia sistemica inefficace
- risulta difficile nella ischemia critica avanzata ottenere concentrazioni terapeutiche efficaci nelle sedi distali,
- l’impiego di farmaci vasoattivi ad alte dosi per via sistemica è spesso controindicato per effetti collaterali spesso non tollerati dal Paziente.
Terapia farmacologica locoregionale
Principio e razionale
Attraverso la tecnica di Hannington-Kiff, utilizzata anche nell’anestesia venosa retrograda, è possibile ottenere:
- elevate concentrazioni locali di farmaci vasoattivi,
- con dosaggi sistemici minimi,
- limitando l’azione terapeutica a gamba e piede.
Metodica
Dopo svuotamento venoso e posizionamento del tourniquet (Fig. 3) si attua il blocco venoso ed arterioso locoregionale:
- si somministra la soluzione farmacologica tramite vena superficiale (Fig. 4),
- il blocco circolatorio viene mantenuto per circa 18 minuti,
- manovre compressive favoriscono la distribuzione omogenea del farmaco.
La massima efficacia clinica si ottiene con:
- farmaci simpaticolitici,
- farmaci Beta-2 agonisti vascolari,
utilizzati singolarmente o in associazione.

Fig. 5
C.E.65 anni. Gangrena su base aterosclerotica piede DX in Pzte già sottoposto a 2 rivascolarizzazioni con angioplastica + stent e ad amputazione del I°dito.
A – B: quadro lesionale del Pzte con indicazione chirurgica, posta altrove, di amputazione di coscia per inattuabilità di ulteriori interventi di rivascolarizzazione.
C – D: al 3°mese dall’inizio della terapia con trattamenti locoregionali vasoattivi, disarticolazione II°e III°dito, debridement ad ultrasuoni ed applicazione di membrane collageniche.
E-F: al 4°e 5°mese di trattamento locoregionale vasoattivo, applicazione di membrane collageniche e trattamenti locoregionali con fattori di crescita.
G-H: fasi di avanzata guarigione al 6°e 9°mese di cura.
I: completa risoluzione del quadro all’11°mese di trattamento.
P.A. 55 anni. Ischemia critica su base aterosclerotica arto inferiore DX con lesioni necrotiche al I°, II° e V° dito del piede in fase evolutiva.
A: al momento della prima osservazione dopo recente trattamento infruttuoso di trombolisi loco regionale eseguito altrove, con impraticabilità angiografica all’esecuzione di intervento di rivascolarizzazione tramite PTA o by pass. La Pzte è stata subito sottoposta al primo trattamento locoregionale vasoattivo.
B: al 46° giorno dall’inizio del trattamento locoregionale vasoattivo e di angiogenesi terapeutica con arresto della progressione della malattia, netta demarcazione delle lesioni e recupero trofico del piede.
C: al 50° giorno di trattamento locoregionale di angiogenesi terapeutica.
D-E: al 4° mese di trattamento segni di avvenuta rigenerazione tessutale a carico del I° e II° dito e caduta parziale dell’area necrotica.
F: al 6° mese con completa rigenerazione tessutale a carico del I° e II° dito e caduta spontanea della falange distale del V° dito.
Meccanismi d’azione della terapia locoregionale
Nel salvataggio d’arto con terapia vasoattiva locoregionale i farmaci vasoattivi infusi determinano vasodilatazione periferica:
I simpaticolitici producono:
- vasodilatazione cutanea duratura,
- blocco delle vie nervose del dolore ischemico.
I Beta-2 agonisti producono:
- vasodilatazione muscolare,
- riduzione degli stimoli dolorosi periferici.
I farmaci simpaticolitici e Beta-2 agonisti possono essere usati anche singolarmente ma generalmente vengono utilizzati in associazione. È possibile comunque modulare, attraverso un opportuno dosaggio dei due, in base alle necessità del Paziente, l’entità della vasodilatazione cutanea o muscolare. Favorire la prevalente vasodilatazione sul distretto cutaneo consente maggiori possibilità di recupero di incipienti lesioni necrotiche alle dita dei piedi riducendo sensibilmente il rischio di amputazione delle dita, dell’avampiede o dell’arto stesso.
Il trattamento consente:
- modulazione personalizzata della risposta vascolare,
- miglioramento della claudicatio intermittens,
- analgesia,
- recupero di sensibilità e motilità del piede
Un buon risultato a distanza richiede che i Pz. ti in ischemia critica vengano sottoposti a trattamento locoregionale con richiami periodici sempre più distanziati al fine di mantenere stabile l’entità di risposta vasoattiva (7-20 giorni, 40 giorni, 2 mesi, 4 mesi).
Valutazione strumentale dei risultati
Gli effetti della terapia sono documentabili mediante Eco-Color-Doppler arti inferiori.
Fig. 7 – Curve Doppler dell’arteria tibiale posteriore:
- A soggetto normale
- B paziente ischemico prima del trattamento
- C 30 minuti dopo il rilascio del tourniquet
Parametri valutati:
- picco sistolico,
- quota diastolica,
- area dello spettrogramma:
tutti indici di incremento flusso ematico periferico
Fig. 7 – Curve spettografiche Doppler relative alla velocità ematica di arteria tibiale posteriore in soggetto normale (A), in Pzte in ischemia critica prima del trattamento locoregionale (B) e dopo 30 minuti dal rilasciamento del tourniquet (c).
Picco sistolico (in rosso), quota sistolica (in blu), area dello spettrogramma (in fucsia).
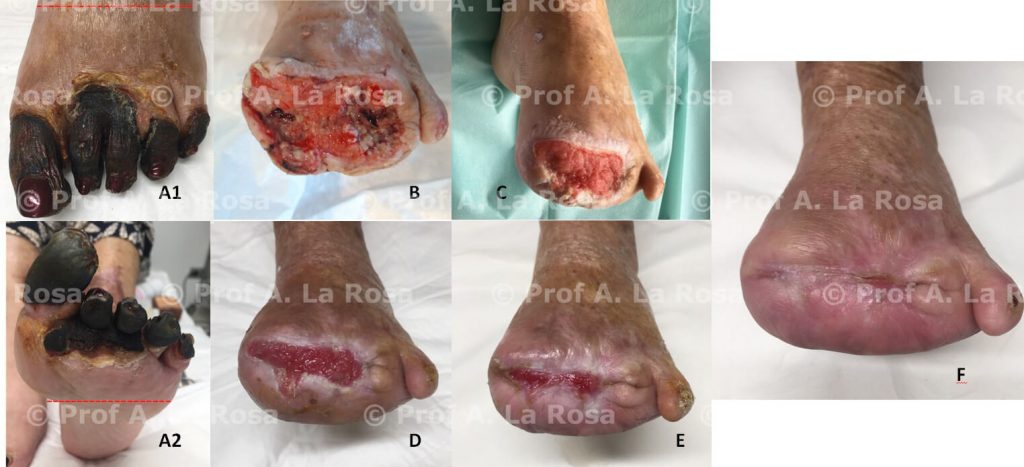
S.E. 78 anni. Pz.te con ischemia critica arto inferiore SX, già amputato di coscia a DX.
A1, A2, B1 al momento della prima osservazione: necrosi a carico del I° dito e ulcera cutanea sulla faccia laterale di gamba al suo terzo inferiore.
B2: dopo debridement ad ultrasuoni con Genera Ultrasonic.
A3, B3: al 2° mese di cura dopo 4 trattamenti vasoattivi locoregionali e 2 di angiogenesi terapeutica. A4, B4: al 3° mese e mezzo di cura: fase di avanzata guarigione a carico del primo dito e dell’ulcera cutanea. A5, B5: completa guarigione al 5° mese e mezzo.
Risultati clinici e casistica
Nella personale esperienza:
- oltre 95% dei pazienti ha ottenuto scomparsa del dolore ischemico a riposo,
- miglioramento del trofismo cutaneo e guarigione ulcere ischemiche gravi
- riduzione significativa del rischio di amputazione
- una alternativa all’amputazione
- ulteriore opzione di trattamento dopo fallimento bypass
Il trattamento si è dimostrato efficace anche in:
- piede diabetico,
- arterite di Buerger,
- ulcere ischemiche e ipertensive,
- fenomeno di Raynaud,
- neuropatie periferiche.
Seguono documentazioni cliniche con immagini (Fig. A–L) che mostrano:
- arresto della gangrena,
- rigenerazione tessutale,
- guarigione completa delle ulcere,
- salvataggio funzionale dell’arto in pazienti inizialmente destinati all’amputazione maggiore.
Fig. 9 – P. G. anni 43.
Lesione ulcerativa 3° dito piede Sx datante da 3 anni secondaria ad arterite simil Burger (ostruzioni tibiali).
A: prima del trattamento con ultrasuoni.
B: dopo trattamento con Ultrasuoni.
C: risultato al 6° mese di trattamento vasoattivo locoregionale.
D: completa guarigione al 9° mese
Fig. 10 – Pz.te di 62 anni portatore di voluminosa e profonda lesione ulcerativa plantare SX in Pz.te con occlusione estesa della a. femorale superficiale SX, diabete mellito e frattura spontanea scomposta del tallone (A).
Sottoposto ad intervento chirurgico di osteosintesi calcaneare, viene confezionata una finestra sul gesso applicato, al fine di poter procedere alla terapia rigenerativa sui tessuti della ferita (B).
La terapia applicata ha contemplato: Metodo Integrato (terapia con membrane collageniche + antibiotico terapia locale con catetere) più terapia vasoattiva locoregionale.
C-D. rispettivamente al 5° e 7° mese ti terapia);
E. al 11° mese di trattamento;
F. al 14° mese;
G. a completa chiusura della lesione, ottenuta al 16° mese di terapia.
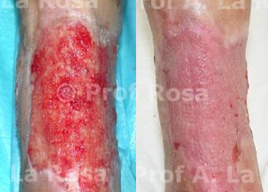
Fig. 11 – Pz.te di 78 anni, portatrice di ulcera su base ischemica della faccia anteriore e laterale di gamba SX con marcato deposito fibrinoso e estese aree necrotiche, A. Sottoposta a trattamento vasoattivo locoregionale e a metodo integrato si rileva, dopo 30 giorni dall’inizio della terapia, B, ottima detersione della lesione con esposizione del tendine tibiale anteriore B1 e peroneo lungo B2. Al 3° mese di terapia, C, con discreta copertura dei tendini da parte del tessuto di granulazione e riduzione profondità della lesione. In D al 5° mese di terapia con riduzione considerevole della estensione della lesione. in E al 7° mese; in F all’8° mese. Guarigione completa dell’ulcera cutanea al 280°giorno dall’inizio della terapia, G.
Maggio 2018 prime foto. A luglio 2018. C settembre. D nov dic 2018 febbraio 2019 chiusa
Fig. 12 – Pz.te di 82 anni. Gangrena in fase evolutiva del piede SX in Pz.te con AOCP arti inferiori, a rischio di amputazione d’arto, A: regione dorsale piede; B: regione plantare. C e D: avvenuta demarcazione delle lesioni dopo 3 trattamenti vasoattivi locoregionali con arresto del progredire della gangrena, significativo recupero del trofismo del dorso del piede, notevole miglioramento del I° dito rappresentato dal limitarsi della necrosi alla regione plantare della falange distale e scomparsa del dolore ischemico. Con il proseguimento dei trattamenti vasoattivi locoregionali recupero della falange distale del I° dito, definitivo recupero del dorso del piede non più in stato di ischemia critica e disarticolazione del II°, III°, IV°dito e falange distale del V°: E, F, G. Proseguimento della terapia locoregionale vasoattiva e rigenerativa con fattori di crescita e graduale chiusura della ferita, in H e I, fino alla sua completa chiusura, L, dopo 9 mesi dall’inizio della terapia.
Fig. 13 – Pz.te sottoposta a trapianto renale, presenta nel post operatorio complicanza settica accompagnata da embolizzazione alle dita del piede SX. Per l’esito in necrosi delle dita e stato di sofferenza dell’avampiede viene posta, altrove, indicazione di amputazione dell’avampiede. Giunta alla mia osservazione, la Pzte chiese se era possibile limitare l’estensione dell’amputazione alle sole dita. Verificate le condizioni favorevoli, rappresentate da una pervietà del circolo plantare e dopo aver raggiunto una netta demarcazioni delle lesioni (A1 e A2) ( ———- livello di amputazione proposto altrove) si è proceduto a disarticolazione di solo 4 dita. Esito postoperatorio B. Si è quindi proceduto alla rigenerazione dei tessuti con metodo integrato C, D, E con rapidae completa risoluzione al 35 giorno, F.
Fig. 14 – Pz.te di 51 anni trapiantata di rene e pancreas, portatrice di arteriopatia ostruttiva aterosclerotica agli arti inferiori con gangrena del I°, II°, III° e IV° dito piede SX, necrosi della falange distale del V° dito e quadro di ischemia critica del piede in evoluzione peggiorativa alla base delle dita e sul dorso del piede (A frecce) non sottoponibile ad interventi di rivascolarizzazione per estesa occlusione dell’asse femoro-popliteo e intense calcificazioni parietali.
Viene quindi sottoposta a trattamento vasoattivo locoregionale e dopo 3 settimane la Pz.te riferisce scomparsa del dolore a riposo.
Dopo 2 mesi di trattamento le aree di sofferenza tessutale alla base delle dita regrediscono, con rigenerazione dei tessuti, ottima demarcazione delle lesioni e caduta della necrosi parcellare della falange distale del V dito (B frecce).
Viene quindi sottoposta a disarticolazione delle 4 dita necrotiche (C) con proseguimento della terapia vasoattiva locoregionale e con fattori di crescita associata a terapia con membrane al collageno e antibiotico terapia locale( Metodo Integrato) D, E, F.
Dopo 6 mesi dall’inizio della cura (G); guarigione al 7° mese (H).
Conclusioni
Il trattamento locoregionale ischemia critica presenta una valida ed efficace opzione terapeutica nel salvataggio degli arti inferiori in Pazienti:
- non rivascolarizzabili,
- con fallimento chirurgico,
- ad alto rischio di amputazione
ed in buona percentuale di casi risultati positivi riguardo il salvataggio d’arto, miglioramento della qualità di vita e riduzione significativa degli esiti demolitivi.
Bibliografia:
1- Treatment of complex regional pain sindrome type I of the hand with a series of intravenous regional sympathetic blocks with guanethidine and lidocaine. Paraskevas KI; Michaloglou AA; Briana DD; Samara M. Clin Rheumatol. 2006; 25(5):687-93
2- Peripheral vascular pain. Sumikawa K; Sakai T; Ono T – Nippon Rinsho, 2001; 59(9):1733-7
3- INTRAVENOUS REGIONAL SYMPATHETIC BLOCK WITH GUANETHIDINE. Hannington-Kiff J – Lancet 1:1019, 1974